Covid 19 : Respirateurs : projets, informations techniques réglementaires et normatives
Les respirateurs (ou ventilateurs) doivent répondre à la norme ISO 80610-2-12. La norme IEC 60601-1 est utilisée en complément pour les exigences de sécurité et performance électriques générales, l‘IEC 60601-1-8 définie les alarmes, l’IEC 62304 est utilisée pour le logiciel embarqué.
Appel aux industriels français à participer à l’effort contre le coronavirus
Liens utiles
- A review of open source ventilators for COVID-19 and future pandemics
- Open source ventilators
Informations fournies par les fabricants de ventilateurs
- Medtronic : partage des fichiers de conception, informations, fournies et fabrication du ventilateur PB560
- ResMed : Ventilation machines : informations utiles
Autorités compétentes
Projets de respirateurs
- MIT : MIT emergency ventilator E-Vent project specification
- Oxygen Iteration 5
- Respirateur d’urgence du MIT : E-Vent project
- Makair : Projet open source de ventilateur
- MUR : Minimal Universal Respirator
- CoroVent : Projet open source de respirateur pour patient covid 19
- Projet : Minimal Universal Respirator
- Mechanical Ventilator Milano
- Projet OpenAir
- Open source ventilator
- Pandemic Ventilator Design – Vinnie 2
- The Pandemic Ventilator
- Specifications for a simple open source mechanical ventilator
- Université de Floride : Open Source Ventilator Project
- brentjackson OpenRespirator
- berniv diy Respiratory
- OxyGEN
- Pandemic Pressure Control Ventilator
- Communauté 3D printing media network : Open source projects
Respirateurs low-cost
Sociétés savantes, CHU : informations sur les réspirateurs
- SFAR : Socle de connaissances sur les respirateurs (réanimation et urgences) et les machines d’anesthésie
- SFAR : Ventilation artificielle : les fondamentaux
- SFAR : L’appareil d’anesthésie et sa vérification avant utilisation
- CHU montpellier : Le respirateur et la ventilation en anesthésie
- SCCM : Consensus sur l’utilisation d’un ventilateur avec de multiples patients
- Journée REPH-RA du 15 mars 2012 : Place des respirateurs dans les risques
de transmission croisée par voie aérienne - IADE : L’appareil d’anesthésie
- INSP Quebec : Utilisation des filtres respiratoires en anesthésie
- SPLF : Principes généraux de réglage des modes contrôlés et assistés – Pression de crête élevée – Pression de plateau élevée
- CHRU Lille : L’histoire de la ventilation mécanique : des machines
et des hommes
Règlementation pour les respirateurs en contexte coronavirus
- FDA : Guidance, lettre aux fabricants, FAQ
- Suisse : Mise sur le marché des respirateurs (ventilateurs) vitaux 24 mars
- Suisse : Dérogation pour des dispositifs médicaux non-conformes
- Santé Canada : Importation ou vente de ventilateurs – Utilisation des documents d’orientation de la Food and Drug Administration (FDA) des États-Unis et des exigences canadiennes pour l’autorisation en vertu de l’arrêté d’urgence (25 mars 2020)
- Santé Canada : Importation ou vente de ventilateurs – Utilisation des documents d’orientation de la FDA américaine et des exigences canadiennes pour l’autorisation en vertu de l’arrêté d’urgence
- Guide du MDCG : (24 avril 2020 !) : Regulatory Requirements for Ventilators and Related Accessories
Autre / grand-public
- Généralité : Comment les respirateurs artificiels sauvent les cas critiques
- Un respirateur imprimé en 3D en espagne
- Ingénieurs, médecins, chercheurs et industriels belges conçoivent en dix jours un respirateur
- un prototype de respirateur d’urgence testé à l’AP-HP
- Dyson aurait inventé et fabriqué un respirateur artificiel en l’espace de dix jours
Laboratoires, Organismes Notifiés, Autorité Compétente
Focus
Normes utiles (lien lorsque norme disponible gratuitement)
- ISO : Normes mises à disposition gratuitement
- ASTM : Normes mises gratuitement à disposition
- Ventilateurs pulmonaires :
- EN 794-3 : Ventilateurs pulmonaires – Partie 3 : règles particulières pour les ventilateurs d’urgence et de transport
- ISO 80601-2-84 : Exigences particulières relatives à la sécurité de base et aux performances essentielles des ventilateurs utilisés dans l’environnement des services médicaux d’urgence
- ISO 10651-3:1997, Ventilateurs pulmonaires à usage médical – Partie 3: Exigences particulières pour ventilateurs de secours et de transport
- ISO 10651-4:2002, Ventilateurs pulmonaires – Partie 4: Exigences relatives aux ressuscitateurs à puissance motrice manuelle
- ISO 10651-5:2006, Ventilateurs pulmonaires à usage médical – Exigences particulières pour la sécurité de base et les performances essentielles – Partie 5: Appareils de réanimation d’urgence alimentés par gaz
- ISO 13485:2016, Dispositifs médicaux – Thérapie respiratoire de l’apnée du sommeil – Masques et accessoires d’application
- ISO 19223:2019, Ventilateurs pulmonaires et équipement associé – Vocabulaire et sémantique
- ISO 80601-2-12:2020, Appareils électromédicaux – Partie 2-12: Exigences particulières relatives à la sécurité de base et aux performances essentielles des ventilateurs pulmonaires pour utilisation en soins intensifs
- ISO 80601-2-13:2011, Appareils électromédicaux – Partie 2-13: Exigences particulières de sécurité de base et de performances essentielles pour les postes de travail d’anesthésie [y compris : ISO 80601-2-13:2011/Amd.1:2015, AMENDEMENT 1, et ISO 80601-2-13:2011/Amd.2:2018, AMENDEMENT 2]
- ISO 80601-2-70:2015, Appareils électromédicaux – Partie 2-70: Exigences particulières pour la sécurité de base et les performances essentielles du matériel de traitement respiratoire de l’apnée du sommeil
- ISO 80601-2-74:2017, Appareils électromédicaux – Partie 2-70: Exigences particulières pour la sécurité de base et les performances essentielles du matériel de traitement respiratoire de l’apnée du sommeil
- ISO 80601-2-79:2018, Appareils électromédicaux – Partie 2-79: Exigences particulières pour la sécurité de base et les performances essentielles des équipements d’assistance ventilatoire en cas de trouble ventilatoire
- ISO 80601-2-80:2018, Appareils électromédicaux – Partie 2-80: Exigences particulières pour la sécurité de base et les performances essentielles des équipements d’assistance ventilatoire en cas d’insuffisance ventilatoire
- ISO 17510:2015, Dispositifs médicaux – Thérapie respiratoire de l’apnée du sommeil – Masques et accessoires d’application
- Filtres :
- ISO 23328-1 : Filtres pour matériel d’anesthésie et de réanimation respiratoire — Partie 1: Méthode d’essai à l’aide d’une solution saline pour l’évaluation de l’efficacité de filtration
- ISO 23328-2 : Filtres pour matériel d’anesthésie et de réanimation respiratoire — Partie 2: Aspects autres que la filtration
- Flexibles :
- ISO 5359 : Matériel d’anesthésie et de réanimation respiratoire — Flexibles de raccordement à basse pression pour utilisation avec les gaz médicaux
- Gaz :
- ISO 32 : Bouteilles à gaz pour usages médicaux — Marquage pour l’identification du contenu
- ISO 11195 : Mélangeurs de gaz à usage médical — Mélangeurs de gaz indépendants
- Traitemant, stérilisation :
- ISO 17664 : Traitement de produits de soins de santé — Informations relatives au traitement des dispositifs médicaux à fournir par le fabricant du dispositif
- ISO 14937 : Stérilisation des produits de santé — Exigences générales pour la caractérisation d’un agent stérilisant et pour la mise au point, la validation et la vérification de routine d’un processus de stérilisation pour dispositifs médicaux
- Raccords :
- ISO 5356-1:2015, Matériel d’anesthésie et de réanimation respiratoire – Raccords coniques – Partie 1: Raccords mâles et femelles
- ISO 594-1 : Assemblages coniques à 6 % (Luer) des seringues et aiguilles et de certains autres appareils à usage médical — Partie 1: Spécifications générales
- ISO 594-2 : Assemblages coniques à 6 % (Luer) des seringues et aiguilles et de certains autres appareils à usage médical — Partie 2: Assemblages à verrouillage
- ISO 5367 : Matériel d’anesthésie et de réanimation respiratoire – Systèmes respiratoires et raccords.
- ISO 18082:2014, Matériel respiratoire et anesthésique – Raccords basse pression à tête filetée non interchangeables (AMENDEMENT 1 ]
- Accessoires :
- ISO 8185 : Humidificateurs respiratoires médicaux – Exigences spécifiques des systèmes d’humidification respiratoires.
- ISO 9360-1 : Matériel d’anesthésie et de réanimation respiratoire — Échangeurs de chaleur et d’humidité (ECH) utilisés pour humidifier les gaz respirés – Partie 1: ECH pour utilisation avec des volumes courants d’au moins 250 ml
- ISO 9360-2 : Matériel d’anesthésie et de réanimation respiratoire — Échangeurs de chaleur et d’humidité (ECH) utilisés pour humidifier les gaz respirés par les êtres humains — Partie 2: ECH pour utilisation avec des patients trachéotomisés ayant des volumes courants d’au moins 250 ml
Électrovannes
Filtres
- Filtre BSF
- Filtre HEPA
- Filtre bactérien-viral HMEF
- Filtre de système respiratoire
Spécification minimale du MIT
- Les patients doivent être pris en charge par un clinicien qualifié.
- Contrôles minimaux :
- BPM (respiration par minute) : entre 8 et 40 BPM
- Volume courant (volume d’air poussé dans les poumons) : entre 200 et 800 ml selon le poids du patient
- Rapport I/E (rapport temps d’inspiration et d’expiration) : il est recommandé de commencer à environ 1:2 ; il est préférable de le régler entre 1:1 et 1:4
- Détection de chute de pression : Lorsqu’un patient essaie d’inspirer, il peut provoquer une chute de l’ordre de 1 à 5 cm H2O, par rapport à la pression de PEP (pas nécessairement = atmosphérique).
- La pression des voies respiratoires doit être surveillée :
- La pression maximale doit être limitée à 40 cm H2O à tout moment ;
- La pression du plateau doit être limitée à 30 cm H2O au maximum
- L’utilisation d’une valve mécanique passive de purge fixée à 40 cm H2O est fortement recommandée
- Le clinicien exige des lectures du plateau de pression et de la PEEP
- Une PEEP de 5-15 cm H2O est nécessaire ; de nombreux patients ont besoin de 10-15 cmH2O
- Les conditions de défaillance doivent permettre la conversion à la commande manuelle par le clinicien, c’est-à-dire que si la ventilation automatique échoue, la conversion à la ventilation immédiate doit être immédiate.
- Une ventilation sur l’air ambiant est préférable à une absence totale de ventilation. Le mélange d’oxygène et d’air gazeux pour ajuster la FiO2 n’est pas important dans un scénario d’urgence. Il est certainement agréable d’avoir cette capacité et peut facilement être mis en œuvre avec un mélangeur oxygène/air gazeux que certains hôpitaux possèdent déjà.
- Le Covid-19 peut se mettre en aérosol (en suspension dans l’air), c’est pourquoi une filtration HEPA sur l’expiration du patient est nécessaire ou entre l’unité de ventilation et le patient (à l’extrémité du tube endotrachéal) pour protéger le personnel clinique de certaines infections. Les filtres HEPA en ligne peuvent généralement être achetés en même temps que les sacs de réanimation manuelle.
- Un échangeur de chaleur et d’humidité doit être utilisé en ligne avec le circuit respiratoire.
- Les conditions de défaillance doivent donner lieu à une alarme.
Guide de la MHRA
Il s’agit d’une spécification du ventilateur cliniquement acceptable au minimum (et de certaines options préférées) qui sera utilisé dans les hôpitaux britanniques pendant l’actuelle épidémie de SRAS-CoV2.
Elle définit les exigences cliniques sur la base d’un consensus sur ce qui est une performance “minimale acceptable” de l’avis des professionnels de l’anesthésie et des soins intensifs et des organismes de réglementation des dispositifs médicaux.
Elle concerne les dispositifs, qui sont les plus susceptibles de conférer un bénéfice thérapeutique à un patient souffrant d’un SDRA causé par le COVID-19, utilisés dans les soins initiaux des patients nécessitant une ventilation d’urgence. Un respirateur dont les spécifications sont inférieures à ce seuil ne procurera probablement aucun avantage clinique et pourrait entraîner une aggravation des dommages, ce qui serait inacceptable pour les cliniciens et ne permettrait donc pas d’obtenir l’approbation réglementaire.
Il faut garder à l’esprit que la médecine des soins intensifs est un système de soins complet et que les ventilateurs ne peuvent pas être utilisés en toute sécurité sur n’importe quel patient sans personnel formé et sans autres équipements et médicaments. Lorsque ceux-ci empiètent sur les spécifications, ils sont mentionnés ci-dessous.
Il est proposé que ces ventilateurs soient utilisés pour une stabilisation à court terme pendant quelques heures, mais leur utilisation peut être prolongée jusqu’à une journée pour un patient in extremis comme fonction minimale. Dans l’idéal, il pourrait également fonctionner comme un ventilateur à fonction plus large qui pourrait soutenir un patient pendant un certain nombre de jours, lorsqu’une assistance ventilatoire plus avancée devient nécessaire.
Ventilation
Au moins 1, éventuellement 2 modes de ventilation :
- doit avoir une ventilation obligatoire (pour les personnes profondément sédatées et paralysées). L’utilisateur peut régler un volume de marée et la sortie est un débit régulé par pression pour atteindre ce volume, par exemple, le contrôle de volume régulé par pression (PRVC), SIMV-PC
- un mode optionnel de soutien de la pression pour les patients qui respirent eux-mêmes dans une certaine mesure, par exemple, le BIPAP. L’utilisateur règle une pression inspiratoire et une pression expiratoire. Le respirateur peut détecter le moment où un patient commence à inspirer et à appliquer la pression inspiratoire, puis détecter le moment où le patient commence à expirer et à appliquer la pression expiratoire (cette pression est toujours positive mais inférieure à la pression inspiratoire)
Si le patient cesse de respirer en mode de maintien de la pression, il doit automatiquement passer en mode de ventilation obligatoire.
Pression des voies respiratoires
le réglage de pression le plus élevé qui est appliqué pour faire respirer le patient
- le plateau de pression doit s’adapter pour atteindre le volume et être limité à 35 cmH2O
- la pression de pointe ne doit pas dépasser de plus de 2 cmH2O la pression de plateau
- dans l’idéal, il devrait y avoir une vanne mécanique à sécurité intégrée qui s’ouvre à 40 cmH2O
Positive End Expiratory Pressure PEEP
généralement appelé EPAP en mode de soutien de la pression). La pression la plus basse appliquée aux voies respiratoires du patient pour lui permettre d’expirer, mais pas trop :
- plage de 5 à 25 cm H2O réglable par incrément de 5 cmH2O
- le système respiratoire du patient doit rester en permanence sous pression au moins jusqu’au niveau du PEP
Rapport Inspiratoire/Expiratoire (I/E)
(notez qu’il s’agit en fait du temps E/I, ce qui prête à confusion). La proportion de chaque cycle respiratoire qui est passée à inspirer par rapport à expirer :
- 2,0 (c’est-à-dire que l’expiration dure deux fois plus longtemps que l’inspiration)
- éventuellement réglable dans la fourchette de 1,0 à 3,0
Fréquence respiratoire.
Le nombre de cycles respiratoires par minute :plage de 10 à 30 respirations par minute par incréments de 2 (uniquement en mode obligatoire) peut être réglé par l’utilisateur
Volume Tidal(Vt).
Le volume de gaz s’écoulant dans les poumons au cours d’un cycle inspiratoire :
- doit avoir au moins un réglage de 400 ml +/- 10 ml
- idéalement 350 ml et 450 ml
- en option, de 250 à 600 ml par paliers de 50 ml
- encore plus optionnellement jusqu’à 800 ml
- la possibilité de saisir le poids et de calculer le volume, par exemple 6 ml/kg de poids corporel idéal
Gaz et alimentation électrique
Arrivée de gaz
- tous les connecteurs et tuyaux de gaz doivent utiliser des connecteurs standard non interchangeables et porter un code de couleur conforme aux normes en vigueur
- doit être raccordé à l’alimentation en oxygène de la canalisation murale via un raccord de valve Schrader (BS 5682, pas la version pour roue de vélo). Si le tuyau n’est pas fixé de façon permanente à la machine, il doit être raccordé avec un filetage non interchangeable (NIST) (ISO 10802). La pression de la canalisation d’oxygène est de 4 à 5 bars
- peut, en option, intégrer une bouteille d’oxygène de secours connectée via une valve Schrader ou un système d’indexation Pin
- doit pouvoir fonctionner sur toutes les bouteilles qui y sont fixées. La pression des bouteilles d’oxygène est de 1 à 137 bars si aucun détendeur n’est installé, ou de 4 bars si la bouteille est équipée d’un détendeur. Le ventilateur doit pouvoir fonctionner avec l’un ou l’autre. Le ventilateur doit comprendre un régulateur de pression permettant de réduire la pression de la bouteille de 137 bars à 4 bars de pression de service. La pression de travail à l’intérieur du respirateur peut atteindre 4 bars, mais il doit être impossible d’exposer le patient à une pression supérieure à 40 cmH2O
- peut être connecté en option à une canalisation murale d’air médical via une valve Schrader (NB : l’air médical est à 4 bar, il ne doit pas être connecté à l’alimentation en air chirurgical à 7 bar)
- peut éventuellement se connecter au système d’évacuation des gaz anesthésiques
- peut éventuellement fonctionner à l’aide d’un dispositif de concentration de l’oxygène d’entrée
Alimentation électrique
- doit être connecté au réseau 220V
- batterie de secours – voir ci-dessous. La batterie de secours doit avoir une autonomie de 20 minutes en cas de panne de courant
- en option, des piles échangeables à chaud afin qu’il puisse fonctionner sur batterie pendant une période prolongée, par exemple 2 heures pour un transfert à l’intérieur de l’hôpital
- doit éviter les émissions de radiofréquences ou d’ondes électromagnétiques nocives qui pourraient interférer avec d’autres machines critiques
Alimentation en gaz du patient
- l’utilisateur doit être en mesure de contrôler la proportion d’oxygène inspiré (FiO2). Il s’agit du pourcentage d’oxygène dans le gaz inspiré par le patient. L’air ambiant contient 21 % d’oxygène
- au moins 50% et 100% d’options
- de préférence, idéalement variable entre 30 et 100 % par pas de 10
- les connexions du système respiratoire du patient : le ventilateur doit présenter des connecteurs “mâles” standard de 22 mm de diamètre extérieur pour la connexion aux connecteurs “femelles” de 22 mm fournis par l’utilisateur sur le système respiratoire
Tous les éléments de la voie gazeuse doivent répondre aux normes de sécurité biologique et de sécurité de l’oxygène, notamment pour minimiser le risque d’incendie ou de contamination des voies respiratoires du patient.
Maitrise des risques d’infection
Toutes les parties entrant en contact avec l’haleine du patient doivent être soit jetables, soit décontaminables entre les patients.
Toutes les surfaces externes doivent pouvoir être nettoyées au cas où elles seraient susceptibles de recevoir des sécrétions respiratoires ou des éclaboussures de sang. Le nettoyage serait effectué par les travailleurs de la santé qui essuieraient manuellement à l’aide d’une lingette de surface approuvée avec un désinfectant ou des chiffons et un liquide de nettoyage de surface approuvé.
Il y aura un filtre bactérien-viral HMEF d’origine distincte entre la machine et le patient, ce qui peut avoir un impact sur la résistance au sein du système, dont il faudra peut-être tenir compte dans certaines conceptions. La pression délivrée au patient est la pression spécifiée. Si le filtre a une résistance de, disons, 2 cmH2O, le ventilateur doit produire 37 cmH2O pour atteindre une pression de 35 cmH2O chez le patient. Cette question devra être examinée plus en détail. Habituellement, les filtres HMEF ont une résistance négligeable, mais les filtres de filtrage viral peuvent avoir une résistance beaucoup plus élevée qui peut être cliniquement pertinente.
Il est possible d’inclure un humidificateur-réchauffeur à ultrasons.
Alarmes
- panne de gaz ou d’électricité
- machine éteinte en mode de ventilation obligatoire
- dépassement de la pression des voies respiratoires
- pression inspiratoire et PEEP non atteints (équivalent à l’alarme de déconnexion)
- volume de la marée non atteint ou dépassé
Monitoring
- réglages actuels du volume courant, de la fréquence, de la PEP, de la FiO2, du mode de ventilation
- taux réels atteints de volume courant, de fréquence respiratoire, de PEP, de pression plateau, de FiO2
- s’il existe, en mode de soutien de la pression, il doit y avoir une confirmation en temps réel de la respiration de chaque patient et une alarme si elle est inférieure à la plage acceptable
- en option, surveillance du CO2 incluse
Divers
- Doit être fiable.
- Cycle d’utilisation de 100 % pendant 14 jours au maximum. En option, il peut être utilisé au-delà de 14 jours, la durabilité attendue doit être spécifiée.
- Doit pouvoir être posé sur le sol.
- Idéalement, il doit être suffisamment petit et léger pour être monté sur le lit du patient et fonctionner indépendamment de l’orientation.
- Doit être aussi robuste que possible. Par exemple, il peut être laissé tomber de la hauteur du lit au sol.
- Son utilisation doit être intuitive pour le personnel médical qualifié, mais celui-ci peut ne pas être un spécialiste de l’utilisation des ventilateurs :
- ne doit pas nécessiter plus de 30 minutes de formation pour un médecin ayant une certaine expérience de l’utilisation de ventilateurs
- doit comprendre un mode d’emploi
- dans l’idéal, les instructions d’utilisation devraient être intégrées dans l’étiquetage du ventilateur, par exemple, avec la mention “connecter au mur”, etc.
- doit inclure un étiquetage clair de toutes les fonctions et contrôles critiques, en utilisant des termes, des pictogrammes et des couleurs standard qui seront facilement reconnaissables par le personnel de santé britannique
- Doit avoir des processus transparents de conception, de chaîne d’approvisionnement, de fabrication et d’essai qui sont d’une qualité suffisante pour permettre aux fonctionnaires de la MHRA de les juger appropriés pour une utilisation dans des circonstances exceptionnelles.
- Ne doit pas être excessivement lourd au point d’entraver le fonctionnement de l’hôpital ou d’empêcher tout mouvement aisé dans les locaux de l’hôpital.
- Doit être fabriqué à partir de matériaux et de pièces facilement disponibles dans la chaîne d’approvisionnement britannique (en prévision des restrictions mondiales croissantes sur le transport de marchandises).
Normes applicables
- EN 794-3:1998 +A2:2009 : Exigences particulières pour les ventilateurs d’urgence et de transport
- ISO 10651-3:1997 : Ventilateurs pulmonaires à usage médical – urgence et transport
- ISO 80601-2-84:2018 : Équipement électrique médical. Partie 2 à 84. Exigences particulières pour la sécurité de base et les performances essentielles des ventilateurs d’urgence et de transport – en particulier les parties relatives à la sécurité du “cheminement des gaz du patient” (très similaire à la CEI 60601)
- ISO 19223:2019 : Ventilateurs pulmonaires et équipements connexes. Vocabulaire et sémantique
Incertitudes
Quel le débit nécessaire en oxygène à 4 bars ?
- Le besoin minimum absolu en oxygène est la consommation humaine d’environ 250 ml/min. Cependant, cela n’est possible que si certains systèmes respiratoires sont utilisés et que le gaz “moteur” est l’air. Plus précisément, il faudrait utiliser un système de respiration circulaire avec absorption active de CO2
- si une consommation comprise entre 1 et 2 l/min est acceptable, une gamme plus large de modèles est possible, mais certains modèles très simples ne le sont pas
- si une consommation de l’ordre de 10 l/min est acceptable, tout modèle possible peut être envisagé
Faut-il envisager de ne fonctionner qu’avec de l’oxygène à basse pression, par exemple, à partir d’un concentrateur ?
Cela rend la conception plus complexe.
Question de la batterie de secours
- Chaque ventilateur actuellement utilisé à l’intérieur des hôpitaux est doté d’une batterie de secours, de sorte que les utilisateurs s’attendent à ce qu’il soit là et se comportent comme s’il était, par exemple, débranché du mur afin de réorganiser les câbles ou pendant les manœuvres du patient. Toutefois, il faut y réfléchir très attentivement pour équilibrer les risques. Inclure cela dans les spécifications signifie essayer de trouver immédiatement un fournisseurs.
- La spécification d’une tension continue (12VDC) pourrait bien être la plus judicieuse pour la tension de fonctionnement de la machine.
- Il est nécessaire d’avoir l’avis d’un ingénieur en électronique ayant une expérience militaire et des ressources limitées avant de spécifier quoi que ce soit ici. Il faut que ce soit bien fait du premier coup.
ISO 80610-2-12 : Ventilateurs pulmonaires pour utilisation en soins intensifs : Résumé
Exigences particulières relatives à la sécurité de base et aux performances essentielles des ventilateurs pulmonaires pour utilisation en soins intensifs.
Non-applicable au CPAP.
Performances essentielles d’un ventilateur : § utiles
Les performances essentielles sont identifiées ci-dessous, les § définissent les exigences.
Le respect de ces exigences est impératif
- Niveau d’oxygène des conditions d’alarme : §201.12.4.101
- Pression des voies aériennes : §201.12.4.106, 107 et 108
- Volume expiré : §201.12.4.103
- Alimentation électrique :
- Défaillance de l’alimentation électrique : §201.11.8.101.1
- Source électrique interne proche de l’épuisement : §201.11.8.101.2
- Gaz :
- Défaillance de l’alimentation en gaz : §201.13.101
- Défaillance entraînant un débit croisé de gaz : §201.101.1
Remarques :
- Toutes les exigences en matière de débit de gaz, de volume et de fuite sont exprimées en STPD, sauf celles associées au VBS, qui sont exprimées en BTPS.
- Toutes les spécifications de volume, débit et fuite doivent être exprimées en conditions STPD, à l’exception de celles associées au VBS qui doivent être exprimées en conditions BTPS.
- Note : “doit” indique une obligation , “peut” indique une exigence optionnelle, “il convient” exprime une recommandation.
Exigences de performance
Mode de fonctionnement
Doit pouvoir opérer en fonctionnement continu.
Pause ventilatoire temporisée
Pause expiratoire
Peut être équipé de moyens commandés par l’opérateur permettant de faire une pause pendant l’expiration, dans ce cas :
- La durée de la pause expiratoire peut être configurable ou réglable par l’opérateur;
- Plusieurs fonctions de pause expiratoire peuvent être prévues;
- Pendant la pause expiratoire, toutes les conditions d’alarme ventilatoires liées à l’apnée qu’elle est susceptible de provoquer doivent faire l’objet d’une pause audio ou d’une pause d’alarme pendant la durée de la pause expiratoire;
- Doit indiquer la présence d’une pause expiratoire par un signal d ‘informations ou une condition d’alarme de priorité basse;
- La durée maximale autorisée pour une pause expiratoire doit être de 60 s;
- Des moyens peuvent être prévus pour lancer la pause expiratoire à partir d’une entrée/sortie de signal.
Pause inspiratoire
Peut être équipé de moyens commandés par l’opérateur permettant d’interrompre la ventilation automatiquement à la fin de l’inspiration, dans ce cas :
- La durée de la pause inspiratoire peut être non-réglable, configurable par le responsable de l’organisation ou réglable par l’opérateur;
- La condition d’alarme de pression élevée et le dispositif de protection de 201.12.4.105 doivent rester actifs pendant une pause inspiratoire;
- Plusieurs fonctions de pause inspiratoire peuvent être prévues;
- Pendant la pause inspiratoire, il convient que toutes les conditions d’alarme liées à l’apnée ou à la pression des voies aériennes maintenues qu’elle est susceptible de provoquer fassent l’objet d’une pause audio ou d’une pause d’alarme pendant la durée de la pause inspiratoire;
- Doit indiquer la présence d’une pause inspiratoire par un signal d’informations ou une condition d’alarme de priorité basse;
- La durée maximale de la pause inspiratoire fixe doit être de 10 s. La durée maximale autorisée pour une pause inspiratoire réglable doit être de 40 s;
- Des moyens peuvent être prévus pour déclencher la pause inspiratoire à partir d’une entrée/sortie de signal.
Raccordement au système de distribution de gaz médicaux
Si un flexible détachable par l’opérateur est prévu pour assurer la connexion entre le ventilateur et le système de distribution de gaz médicaux, il doit être conforme à la norme ISO 5359
Teneur en oxygène délivré
Doit être en mesure de fournir au patient du gaz dont la teneur en oxygène est comprise entre la teneur ambiante et au moins 90 %.
Compatibilité avec les autres dispositifs de respiratoire
- Le débit d’entrée moyen sur 10 secondes requis par le ventilateur ≤ 60 l/min à 280 kpa, et
- Le débit d’entrée transitoire ≤ moyenne de 200 l/min moy sur 3 secondes ou
- Les documents d’accompagnement doivent indiquer :
- le débit d’entrée moyen sur 10 s requis par le ventilateur pour chaque gaz à une pression de 280 kpa, mesuré à l’orifice d’entrée du gaz;
- la moyenne sur 3s du débit d’entrée transitoire maximal requis par le ventilateur pour chaque gaz à 280 kpa, mesuré au niveau de l’orifice d’entrée du gaz; et
- un avertissement selon lequel ce ventilateur est un appareil à débit élevé qu’il convient uniquement de connecter à un système de distribution conçu en utilisant un coefficient de foisonnement permettant d’obtenir le débit élevé indiqué au niveau d’un nombre spécifié de prises murales. Il s’agit de ne pas dépasser le débit de dimensionnement du système de distribution, et donc d’éviter tout risque que le ventilateur perturbe le fonctionnement d’un appareil voisin.
Contrôle automatique des accessoires
Doit être doté des moyens permettant de déterminer si les caractéristiques de résistance et de compliance du VBS se trouvent dans la plage nominale.
Commandes
- Doivent être clairement lisibles (IEC 60601-1).
- Des moyens de protection contre la modification accidentelle des commandes susceptible d’engendrer une caractéristique de sortie présentant des risques (dont la mise à l’arrêt du ventilateur) doivent être fournis.
Contrôles / Mesures / Affichages
- Indiquer la pression des voies aériennes. Le site de la mesure effective peut être situé n’importe où dans le système respiratoire du ventilateur, mais la valeur indiquée doit être référencée au niveau de l’orifice de raccordement côté patient. En conditions de régime établi, la précision de la pression des voies aériennes indiquée doit s’inscrire dans les <strong “>tolérances de ± (2 cmh<2o + 4 % de la valeur lue réelle).
- Si volume délivré > 50mL : dispositif de surveillance permettant d’indiquer le volume expiré au niveau de l’orifice de raccordement côté patient soit, si ce n’est pas le cas : avoir dans les instructions d’utilisation une déclaration selon laquelle le ventilateur doit être équipé avec un dispositif de surveillance conforme. Non obligatoire si volume délivré ≤ 50mL
- Indication de la durée de fonctionnement : doit être doté de moyens pour afficher le temps de fonctionnement cumulé en heures, de manière automatique ou par action de l’opérateur. Il convient que le ventilateur dispose aussi des moyens d’afficher le temps écoulé depuis la dernière procédure de maintenance préventive recommandée ou le temps restant jusqu’à la prochaine
Affichage de courbes boucle
Boucles pression-volume
Si un ventilateur est doté d’un affichage des boucles pression-volume, le graphique doit représenter:
- Le volume délivré sur l’axe vertical et
- La pression des voies aériennes sur l’axe horizontal.
Les valeurs positives doivent être représentées en haut et à droite de l’écran. Les augmentations du volume délivré doivent être des valeurs positives. Le volume doit être réinitialisé à l’origine au début de chaque respiration.
Boucles débit- volume
Si un ventilateur est doté d’un affichage des boucles débit-volume, le graphique doit représenter:
- Le débit sur l’axe vertical et
- le volume délivré sur l’axe horizontal.
Les valeurs positives doivent être représentées en haut et à droite de l’écran. Le débit de gaz délivré au patient (débit inspiratoire) et les augmentations du volume délivré doivent être des valeurs positives. Le volume doit être réinitialisé à l’origine au début de chaque respiration.
La boucle débit-volume du ventilateur peut faire l’objet d’une configuration d’affichage optionnelle supplémentaire où le débit de gaz expiré par le patient (débit expiratoire) est représenté par une valeur positive.
Entrées / Sortie signal
- Doit être équipé d’une entrée/sortie de signal permettant la transmission de données entre le ventilateur et un dossier médical informatisé.
- Il convient d’équipé une entrée/sortie de signal permettant de se connecter à un système d’alarme distribué.
- Peut être équipé d’une entrée/sortie de signal permettant de se connecter à une commande externe du ventilateur.
Détection d’obstruction
- Doit être équipé d’un dispositif de surveillance doté d’un système d’alarme comportant une condition d’alarme technique indiquant que la pression des voies aériennes sort de la limite d’alarme d’obstruction.
- Chaque fois que la condition d’alarme technique se produit, le ventilateur doit, en un maximum d’un cycle respiratoire, réduire la pression des voies aériennes soit au niveau de la pression atmosphérique, soit au niveau de la PEEP.
- Il convient d’équiper d’un dispositif de protection permettant d’assurer la respiration spontanée en cas d’obstruction.
S’il est équipé d’un dispositif de protection, la chute de pression mesurée au niveau de l’orifice de raccordement côté patient, tous les accessoires recommandés étant en place, ne doit pas dépasser 6,0 hpa (6,0 cmh2o) à un débit de:
- 30 l/min pour un ventilateur destiné à fournir un volume délivré vdel w 300 ml;
- 15 l/min pour un ventilateur destiné à fournir un volume délivré 300 ml w vdel w 50 ml;
- 2,5 l/min pour un ventilateur destiné à fournir un volume délivré vdel u 50 ml.
Détection d’obstruction partielle
Il convient que le ventilateur soit équipé d’un dispositif de surveillance doté d’un système d’alarme comportant une condition d’alarme technique pour indiquer que la branche expiratoire est partiellement bloquée.
Moniteur d’oxygène
Doit soit :
- être équipé d’un dispositif de surveillance de l’o2 pour mesurer la teneur en oxygène inspiré, ou
- dans les instructions d’utilisation une déclaration selon laquelle le ventilateur doit être équipé d’un dispositif de surveillance de l’o2.
Précision des performances
La précision des performances doit être déterminée pour chaque (ou pour la plus défavorable) configuration de VBS.
Résistance aux chox et vibrations
- Doit présenter une résistance mécanique adéquate lorsqu’ils sont soumis à des contraintes mécaniques suite à une utilisation normale, une poussée, un impact, une chute et une manipulation brutale. Les appareils fixes ne sont pas concernés par ces exigences.
- Après avoir réalisé les essais suivants, le ventilateur doit conserver ses caractéristiques de sécurité de base et de performances essentielles (voir §201.15.3.5.101.1)
VBS
Raccords du VBS
- Un raccord de VBS, s’il est conique, doit présenter un diamètre de 15 mm ou 22 mm conformément à l’ISO 5356-1 ou ne pas s’accoupler avec les raccords conformes à cette norme.
- Les raccords non coniques ne doivent pas s’accoupler avec des raccords coniques conformes à l’ISO 5356-1, sauf s’ils satisfont aux exigences en matière d’accouplement, de désaccouplement et de fuite de cette norme.
- Le VBS, ses parties ou accessoires ne doivent pas être équipés de raccords permettant une connexion fonctionnelle à un raccord conforme à l’ISO 594-1 ou à l’ISO 594-2.
Tubes respiratoires
Les tubes respiratoires, autres que les tubes respiratoires chauffés, destinés à être utilisés dans le VBS doivent être conformes à l’ISO 5367.
Autres orifices désignés
Orifice de raccordement cote patient
- L’orifice de raccordement côté patient doit être l’un des suivants:
- Un raccord conique femelle de 15 mm conforme à l’ISO 5356-1;
- Un raccordement conique coaxial de 15 mm/22 mm conforme à l’ISO 5356-1
Orifice de sortie du gaz et orifice de retour du gaz
- L’orifice de sortie du gaz et l’orifice de retour du gaz doivent être l’un des suivants ou ne pas s’accoupler avec ces raccords.
- Un raccordement conique mâle de 22 mm conforme à l’ISO 5356-1
- Un raccordement conique mâle de 15 mm conforme à l’ISO 5356-1
- Un raccordement conique coaxial de 15 mm/22 mm conforme à l’ISO 5356-1
Orifice de ventilation manuelle
Si un orifice de ventilation manuelle est prévu, il doit s’agir d’un raccord cylindrique mâle pouvant recevoir un tube respiratoire conforme à l’ISO 5367
Orifice d’aspiration de secours
Un orifice d’aspiration de secours ne doit pas être équipé d’un raccord accessible par l’opérateur. Un orifice d’aspiration de secours doit être conçu pour empêcher toute obstruction lorsque le ventilateur est en cours d’utilisation.
Dispositifs conditionnant le sens du debit
Un dispositif conditionnant le sens du débit d’un vbs détachable par l’opérateur doit être conçu de manière à pouvoir être fixé sans présenter de risque inacceptable pour le patient.
Orifice d’accessoire
Si un orifice est prévu pour accessoires, il ne doit pas être compatible avec les raccords indiqués dans l’ISO 5356-1:2004 et doit être doté de moyens permettant de sécuriser l’accessoire en position et de sécuriser la fermeture après son retrait.
Orifice de la sonde de surveillance
Si un orifice est prévu pour introduire une sonde de surveillance, il ne doit pas être compatible avec les raccords indiqués dans l’ISO 5356-1:2004 et doit être doté de moyens permettant de sécuriser la sonde en position et de sécuriser la fermeture après son retrait.
Orifice d’evacuation du gaz
- Si un raccord est prévu pour l’orifice d’évacuation des gaz, il doit s’agir d’un raccord de 30 mm conforme à l’ISO 5356-1
- Doit être conçu de sorte qu’aucun orifice d’évacuation ne soit obstrué
Gestion de l’eau : normes applicables aux diférents éléments
- Un humidificateur – tubes respiratoires chauffés inclus – intégré dans le ventilateur ou dont l’utilisation est recommandée avec le ventilateur, doit être conforme à l’ISO 8185
- Un échangeur de chaleur et d’humidité, intégré au vbs ou dont l’utilisation est recommandée avec le vbs, doit être conforme à l’ISO 9360-1 ou l’ISO 9360-2
- Un mélangeur de gaz, intégré au ventilateur ou dont l’utilisation est recommandée avec le ventilateur, doit satisfaire aux exigences pertinentes de l’ISO 11195
- Un filtre de système respiratoire, intégré au ventilateur ou dont l’utilisation est recommandée avec le ventilateur, doit satisfaire aux exigences pertinentes de l’ISO 23328-1 et de l’ISO 23328-2.
Exigences de sécurité
Sécurité en condition de premier défaut
Une condition de premier défaut ne doit pas engendrer la défaillance simultanée de la fonction de commande de la ventilation et du dispositif de protection correspondant : il soit y-avoir indépendance technique.
Une condition de premier défaut ne doit pas engendrer la défaillance:
- de la fonction de commande de la ventilation et du dispositif de surveillance correspondant ou
- de la fonction de commande de la ventilation et du système d’alarme correspondant d’une manière telle qu’il soit impossible de détecter la perte de la fonction de commande de la ventilation
Conditions particulières
Pas de risque inacceptable si :
- interruption de la fourniture de gaz à l’orifice de raccordement côté patient par le ventilateur, ou
- retrait ou défaillance d’un filtre de système respiratoire détachable par l’opérateur.
Défaillance d’une alimentation en gaz d’un ventilateur
Doit automatiquement utiliser l’alimentation en gaz restante ou maintenir une utilisation normale. Ce basculement doit être accompagné d’une condition d’alarme technique de défaillance de l’alimentation en gaz.
Lorsqu’une défaillance d’alimentation en gaz modifie la concentration d’oxygène fourni de plus de 3 % il convient que la condition d’alarme technique soit au moins de priorité moyenne.
Protetection de la pression élevée
Un dispositif de protection doit être prévu pour empêcher la pression des voies aériennes de dépasser la pression limitée maximale, en conditions normales comme en conditions de premier défaut. La pression limitée maximale ne doit pas dépasser 125 hpa (125 cmh2o).
Respiration spontanée pendant la perte d’alimentation
Un dispositif de protection doit être prévu pour assurer la respiration spontanée lorsque la ventilation normale est compromise lorsque les valeurs d’alimentation électrique ou pneumatique ne permettent plus d’assurer le fonctionnement normal.
Dans ces conditions, la chute de la pression inspiratoire et expiratoire mesurée au niveau de l’orifice de raccordement côté patient, tous les accessoires recommandés étant en place, ne doit pas dépasser 6 hpa (6 cmh2o) à un débit de:
- 30 l/min pour un ventilateur destiné à fournir un volume délivré vdel w 300 ml;
- 15 l/min pour un ventilateur destiné à fournir un volume délivré 300 ml w vdel w 50 ml;
- 2,5 l/min pour un ventilateur destiné à fournir un volume délivré vdel u 50 ml.
Fuite d’un VBS complet
Une fuite accidentelle provenant d’un VBS ne doit pas dépasser :
- 200 ml/min à 50 hpa (50 cmh2o) si destiné à fournir un volume délivré > 300 ml, ou
- 100 ml/min à 40 hpa (40 cmh2o) pour un ventilateur destiné à fournir un volume délivré [300 ml et 50 ml], ou
- 50 ml/min à 20 hpa (20 cmh2o) pour un ventilateur destiné à fournir un volume délivré < 50 ml.
Protection contre les rétropollutions
- Des moyens doivent être prévus pour limiter le débit de gaz en retour provenant des orifices d’entrée du gaz dans le système d’alimentation de ce même gaz à moins de 100 ml/min.
- Des moyens doivent être prévus pour limiter la fuite croisée de gaz entre un orifice d’entrée haute pression et le système d’alimentation d’un autre gaz à moins de 100 ml/h.
- La fuite croisée ne doit pas dépasser 100 ml/min.
Nétoyage / désinfection
Les voies d’acheminement du gaz passant par le ventilateur et ses accessoires, susceptibles d’être contaminées par des liquides organiques ou des gaz expirés en condition normale ou condition de premier défaut doivent être conçues de manière à pouvoir être démontées, puis nettoyées et désinfectées ou nettoyées et stérilisées.
Les enveloppes doivent être conçues de manière à pouvoir être nettoyées et désinfectées, afin de réduire les niveaux de risque d’infection croisée du patient suivant.
Alarmes
Voir la norme IEC 60601-1-8 pour définir les alarmes
- Le système d’alarme doit être équipé d’une journalisation de condition d’alarme, pour toutes les conditions d’alarme de priorité élevée et moyenne.
- Ne doit pas être équipé d’un moyen de déclencher un arrêt global d’alarme lorsqu’il est raccordé à un patient.
- La durée de la pause audio pour les conditions d’alarme requis par la présente norme ne doit pas dépasser 120 s sans intervention de l’opérateur.
Teneur en oxygène délivré
Lorsque la perte d’alimentation en gaz modifie la concentration en oxygène du gaz délivré de plus de 3 % en fraction volumique, il convient que la condition d’alarme technique soit au moins de priorité moyenne
Défaillance de l’alimentation en gaz
La condition d’alarme technique de défaillance de l’alimentation en gaz doit être au moins de priorité basse.
Alarme rétropullutions
Si en condition de premier défaut la fuite croisée de gaz entre un orifice d’entrée haute pression et le système d’alimentation d’un autre type de gaz dépasse 100 ml/h : le ventilateur doit être équipé d’un système d’alarme comportant au moins une condition d’alarme technique de priorité moyenne signalant cette fuite croisée.
Alarme obstruction
La condition d’alarme technique d’obstruction doit être de priorité élevée. Le délai de condition d’alarme maximal ne doit pas excéder la durée de deux cycles respiratoires et en aucun cas être supérieure à 5 s.
Alarme PEEP
- Doit être équipé d’un dispositif de surveillance doté d’un système d’alarme comportant une condition d’alarme pour signaler le moment où la pression en fin d’expiration est supérieure à la limite d’alarme de PEEP élevée.
- Peut être équipé d’un dispositif de surveillance doté d’un système d’alarme comportant une condition d’alarme pour signaler le moment où la pression en fin d’expiration est inférieure à la limite d’alarme de peep basse.
- Les conditions d’alarme de PEEP élevée et basse doivent toutes deux être au moins de priorité moyenne. Le délai de condition d’alarme ne doit pas dépasser la durée de trois respirations.
Pression élevée
- Doit être équipé d’un dispositif de surveillance doté d’un système d’alarme comportant une condition d’alarme de priorité élevée pour indiquer que la limite haute de la pression des voies aérienne a été atteinte.
- La limite d’alarme peut être réglable de manière indépendante, liée à une limitation de pression réglable ou être dépendante de la pression réglée
- Si elle est réglable de manière indépendante, il ne doit pas être possible de régler la limite d’alarme à une valeur inférieure à celle de la limitation de pression réglable.
- A chaque fois que la limite d’alarme de pression est atteinte, le ventilateur doit agir pour réduire la pression à l’orifice de raccordement côté patient au niveau de la PEEP définie.
- Il ne doit pas s’écouler plus de 200 ms entre le moment où la pression des voies aériennes atteint la limite d’alarme de pression élevée et le moment où la pression commence à baisser.
Panne électrique
- Doit être équipé d’un système d’alarme comportant une condition d’alarme technique de priorité élevée pour indiquer que l’alimentation ne permet plus de maintenir le fonctionnement normal.
- Si le fonctionnement normal du ventilateur est maintenu par le basculement vers une source électrique Interne, la condition d’alarme technique de priorité élevée de coupure d’alimentation ne doit pas être activée. Néanmoins, ce basculement doit être indiqué par un signal d’informations ou une condition d’alarme technique de priorité basse.
Alimentation interne
- Système d’alarme comprenant une condition d’alarme technique de priorité moyenne pour indiquer le moment où la source électrique interne est proche de l’épuisement, avant la perte de toute alimentation.
- Lorsque la source électrique interne décline, au moins 5 min avant l’épuisement, la condition d’alarme technique de la source électrique interne épuisée doit passer en priorité élevée.
Alimentation electrique
Si source électrique interne : doit être équipé de moyens permettant de déterminer la capacité ou le temps de fonctionnement restant assuré par cette source. Cette indication peut être qualitative.
Fuites / Pénétrations
- Prendre en compte les risques associés au relargage ou à la fuite de substances dans la voie d’acheminement du gaz.
- Indice IP ≥ IP21
Moniteur d’oxygène
Au besoin : le dispositif de surveillance de l’o2 doit être équipé d’un système d’alarme intégrant une condition d’alarme de niveau élevé d’oxygène.
Dispositif de surveillance du volume expiré
Si Volume délivré > 50 ml
- Condition d’alarme de priorité moyenne pour indiquer quand les limites d’alarme haute et basse du volume expiré sont atteintes. Le dispositif de surveillance du volume expiré peut être équipé d’un système d’alarme qui commence avec des conditions d’alarme de priorité basse pour indiquer quand le volume expiré atteint l’une ou l’autre limite d’alarme et, si cette situation perdure, passe à des conditions d’alarme de priorité moyenne.
- La limite d’alarme du volume expiré peut être préréglée, réglable par l’organisme responsable, réglable par l’opérateur, réglable par le ventilateur ou réglable par une combinaison opérateur-ventilateur.
Si Volume délivré ≤ 50 ml
Le dispositif de surveillance du volume expiré peut être équipé d’un système d’alarme comportant au moins une condition d’alarme de priorité basse pour signaler quand le volume atteint la limite d’alarme de volume expiré bas. Le cas échéant, la limite d’alarme du volume expiré peut être préréglée, réglable par l’organisme responsable, réglable par l’opérateur, réglable par le ventilateur ou réglable par une combinaison opérateur-ventilateur.
Instructions d’utilisation
Avertissements
- le ventilateur ne doit pas être couvert ou positionné de manière à altérer son fonctionnement ou ses performances, y compris des exemples pratiques ; Exemple : ne pas placer à proximité d’un rideau pour ne pas gêner la circulation d’air de refroidissement et provoquer la surchauffe de l’appareil em. ne pas boucher l’orifice d’admission de gaz ou l’orifice d’aspiration de secours, ce qui pourrait perturber la ventilation du patient
- “l’incapacité à disposer d’un moyen de ventilation alternatif tel qu’un insufflateur manuel avec masque peut provoquer le décès du patient si le ventilateur tombe en panne.”
- l’ajout de pièces intermédiaires ou d’autres composants ou d’assemblages au système respiratoire du ventilateur peut modifier le gradient de pression de ce système, lesquelles modifications peuvent affecter négativement les performances du ventilateur;
- la nébulisation ou l’humidification peut augmenter la résistance des filtres de système respiratoire et que l’opérateur doit fréquemment contrôler le filtre du système respiratoire pour détecter une augmentation de la résistance ou une obstruction.
Au besoin :
- le ventilateur ne doit pas être utilisé dans un caisson hyperbare; avec du monoxyde d’azote; avec de l’hélium ou des mélanges contenant de l’hélium;
- la précision du ventilateur peut être dégradée par les gaz ajoutés lors de l’utilisation d’un nébuliseur.
- si destiné à la VNI : le volume expiré par le patient peut être différent de celui mesuré en raison de fuites au niveau du masque
Utilisation du ventilateur
- Description sommaire des moyens permettant de déclencher et d’arrêter la phase inspiratoire dans chaque mode du ventilateur
- Si elle n’est pas réalisée automatiquement au démarrage : description d’une méthode pour vérifier le fonctionnement du système d’alarmes pour chacune des conditions prévues . La description technique doit préciser les vérifications réalisées automatiquement.
- Méthode par laquelle tous les signaux d’alarme peuvent faire l’objet d’un essai de fonctionnement pour vérifier leur bon fonctionnement.
- Préciser un mode de ventilation et des réglages recommandés en cas d’utilisation d’une sonde d’aspiration en circuit fermé :
- pour chaque mode de ventilation, avec le volume délivré le plus bas de chaque plage de volume délivré indiquée dans les instructions d’utilisation; et
- en utilisant la configuration VBS avec la plus faible compliance de toutes celles des instructions d’utilisation
- Instructions du processus de traitement et de retraitement du ventilateur et de ses accessoires (selon ISO 17664 et ISO 14937)
- Au besoin : informations sur l’endroit où raccorder le moniteur d’oxygène.
Identification des risques de contamination
Identifier les parties des chemins du gaz passant par le ventilateur pouvant être contaminées par des liquides organiques ou des gaz, en conditions normales ou en cas de défaut.
Liste des accessoires et fournitures
Lister les accessoires (y compris les filtres) et fournitures prévus pour fonctionner avec le ventilateur.
Le cas échéant, indiquer:
- Toutes restrictions liées à l’introduction de composants à l’intérieur du système respiratoire du ventilateur; Exemple :quand de tels composants sont des dispositifs conditionnant le sens du débit.
- Tout effet indésirable d’un accessoire recommandé sur les performances essentielles ou la sécurité de base du ventilateur
Si le dispositif de surveillance du volume expiré ne fait pas partie intégrante du ventilateur, des informations sur où raccorder ce dispositif doivent être indiquées dans les instructions d’utilisation.
Informations techniques
- Diagramme pneumatique du ventilateur, y compris un diagramme des pièces démontables
- Au besoin : caractéristiques techniques essentielles de chaque filtre recommandé.
- Une liste des pressions suivantes:
- pression limitée maximale (plim max);
- le cas échéant, la plage nominale dans laquelle la pression de travail maximale (pw max) peut être réglée, si elle est réglable;
- les moyens par lesquels la pression de travail maximale est assurée; Exemple : cycles de pression, limitation de pression, génération de pression.
- une déclaration précisant si la pression des voies aériennes peut être sub-atmosphérique pendant la phase expiratoire pour un ventilateur en mesure de générer ce type de pression, le cas échéant;
- la limite de pression sub-atmosphérique au niveau de l’orifice de raccordement côté patient, pour les ventilateurs en mesure de générer une pression sub-atmosphérique dans la phase expiratoire.
- La plage nominale des caractéristiques suivantes des parties du VBS démontables, assemblées par l’opérateur, dans laquelle la précision des volumes et pressions réglés et mesurés est maintenue:
- résistance du chemin de gaz inspiratoire,
- résistance du chemin de gaz expiratoire, et
- compliance du vbs. Note : compliance et résistance peuvent être non linéaires. Ces caractéristiques peuvent être spécifiées dans une plage (à 15 l/min, 30 l/min, 60 l/min, au débit maximal ou à la pression maximale, par exemple).
- L’indication des conditions dans lesquelles le ventilateur maintient la précision des variables contrôlées et affichées telle que spécifiée dans les instructions d’utilisation; Exemple : plage acceptable de niveau d’eau dans un humidificateur, intervalle d’étalonnage d’un capteur de débit.
- Une explication de la signification de l’indice IP
- Une indication précisant si le ventilateur est destiné à une VNI.
- Description sommaire des techniques de filtrage et/ou lissage de toutes les variables mesurées et/ou calculées affichées ou utilisées pour le contrôle;
- Si source electrique interne :
- Durée de fonctionnement des sources d’alimentation en pleine charge;
- Moyens de soumettre à essai la source électrique externe;
- Comportement du ventilateur après un basculement vers la source électrique interne ou la source électrique en réserve externe; et
- Comportement du ventilateur lors de la recharge de la source électrique interne ou de la source électrique en réserve externe.
- Si ventilation en mode volume contrôlé :sa précision (telle que déterminée pour les réglages et conditions d’essai spécifiés dans le norme) et biais maximal d’erreur et erreur de linéarité maximale. Exemple ±(3,0 hpa + 5 % de la pression réglée). Cette mention doit au moins comporter:
- l’erreur maximale de pression des voies aériennes (paw) à la fin de la phase inspiratoire par rapport à la valeur réglée;
- l’erreur maximale de peep par rapport à la valeur réglée;
- l’erreur maximale de teneur en oxygène inspiré (fio2) au niveau de l’orifice de raccordement côté patient par rapport à la valeur réglée.
- Si dispositif de surveillance du volume délivré : sa précision. Pour les volumes délivrés réels supérieurs à 50 ml, la précision du dispositif de surveillance du volume délivré doit s’inscrire dans les tolérances de ± (4,0 ml + 15 % du volume délivré réel).
- Temps requis pour que la teneur en oxygène dans le volume délivré passe d’une fraction volumique de 21 % à 90 % de la teneur en oxygène réglable maximale
- précision du dispositif de surveillance du volume expiré
- Si une limite d’alarme est réglable par le ventilateur : une brève description de l’algorithme permettant de déterminer les valeurs de la limite d’alarme doit être indiquée dans les instructions d’utilisation
- Description de la méthode permettant de détecter la condition d’alarme d’obstruction et les moyens de la soumettre à essai
- Méthode permettant de détecter la condition d’alarme d’occlusion partielle de la branche expiratoire et les moyens de la soumettre à essai
Marquage (étiquetage)
Voir cet outil pour les symboles (accès libre)
- toutes les instructions particulières de stockage et/ou de manipulation.
- tous les avertissements et/ou précautions particuliers relatifs au fonctionnement immédiat du ventilateur.
Si besoin :
- Pour toutes les entrées ou sorties spécifiques au gaz :
- le nom du gaz ou le symbole chimique (ISO 5359:2008)
- le code couleur spécifique au gaz (ISO 32:1977) si un code couleur est utilisé;
- Pour n’importe quelle entrée ou sortie de gaz, la plage de pressions d’alimentation et les exigences en matière de débit nominal;
- Flèche indiquant le sens du débit pour les dispositifs conditionnant le sens du débit qu’un opérateur peut déposer sans outil;
- Date limite d’utilisation
- Avertissement de ne pas obstruer l’orifice d’aspiration d’air de secours; Exemple : avertissement: aspiration d’air de secours – ne pas obstruer
- Avertissement de ne pas obstruer l’orifice d’aspiration de gaz; Exemple : avertissement: aspiration de gaz – ne pas obstruer
- La masse du ventilateur dans sa configuration la plus courante.
- Composants dans le chemin du gaz ou accessoires contenant du latex naturel : marqués comme contenant du latex
- Un VBS, ses parties ou accessoires qui contiennent des phtalates – composés classés cancérigènes, mutagènes ou toxiques pour la reproduction – doivent porter une marque indiquant qu’ils contiennent des phtalates.
Emballage de protection
Emballages contenant des pièces intermédiaires à usage unique
- description du contenu;
- mentions « usage unique », « ne pas réutiliser », « ne doit pas être réutilisé » ou le symbole
- le cas échéant, le mot « stérile » ou le symbole
- référence d’identification au lot, au type ou numéro de série ou aux symboles
- mention « latex » ou le symbole sur les emballages contenant du latex de caoutchouc naturel.
Emballages contenant des pièces intermédiaires pouvant être réutilisées
- description du contenu;
- référence d’identification au lot, au type ou numéro de série ou aux symboles
- emballages contenant du latex naturel doivent être clairement identifiés par le mot « latex » ou le symbole.
Annexes
Définitions
- Pression des voies aériennes / Paw : pression au niveau de l’orifice de raccordement côté patient
- BSF : filtre pour système respiratoire dispositif destiné à réduire les transmissions de particules, y compris les microorganismes, dans les systèmes respiratoires
- Volume delivré / Vdel : volume de gaz délivré par un orifice de raccordement côté patient pendant une respiration
- Orifice d’admission d’urgence : orifice d’admission du gaz spécifique par lequel le gaz est aspiré lorsque l’alimentation en gaz frais est insuffisante ou nulle
- Orifice d’évacuation : orifice par lequel le gaz résiduel est évacué dans l’atmosphère ou vers un système d’évacuation des gaz anesthésiques
- Dispositif conditionnant le sens du débit : dispositif ou accessoire à travers lequel le courant gazeux doit s’écouler dans une direction déterminée pour que soient assurés le bon fonctionnement ou la sécurité du patient
- Gaz frais : gaz respirable fourni au système respiratoire du ventilateur
- Orifice d’aspiration du gaz : orifice par lequel est aspiré le gaz utilisé par le patient
- Orifice de sortie du gaz : orifice par lequel est délivré un gaz aux pressions respiratoires vers l’orifice de raccordement côté patient via la branche inspiratoire
- Orifice de retour du gaz : orifice par lequel le gaz aux pressions respiratoires revient de l’orifice de raccordement côté patient via la branche expiratoire
- Orifice d’entrée haute pression : orifice d’entrée alimenté en gaz à une pression supérieure à 100 kpa
- Orifice d’entrée basse pression : orifice d’entrée alimenté en gaz à une pression inférieure ou égale à 100 kpa
- Orifice de ventilation manuelle : orifice auquel est raccordé un dispositif d’insufflation manuel
- Pression limitée maximale / Plim max : pression des voies aériennes la plus élevée au cours d’une utilisation normale ou dans des conditions de premier défaut
- Pression de travail maximale / Pw max : pression des vois aériennes la plus élevée au cours d’une utilisation normale dans la phase inspiratoire
- Pression limitée minimale / Plim min :pression des voies aériennes la plus basse au cours d’une utilisation normale ou dans des conditions de premier défaut
- Appareils de surveillance :appareils ou partie de ces appareils mesurant et indiquant en permanence la valeur d’une variable à l’opérateur
- Orifice de raccordement côté patient :orifice d’un système respiratoire de ventilateur destiné au raccordement à un dispositif respiratoire. Exemples tube trachéal, tube de trachéotomie, masque facial et dispositif supraglottique sont tous des dispositifs respiratoires.
- Peep pression positive en fin d’expiration :pression des voies aériennes positive à la fin d’une phase expiratoire
- Dispositif de protection : partie ou fonction d’un appareil permettant de protéger le patient, sans l’intervention d’un opérateur, des caractéristiques de sortie présentant des risques liés à la délivrance incorrecte d’énergie ou de substances
- VBS / système respiratoire du ventilateur : chemins inspiratoires ou expiratoires dans lesquels circule le gaz aux pressions respiratoires, et limités par l’orifice d’entrée du gaz frais, l’orifice de raccordement côté patient et l’orifice d’évacuation
- Ventilateur : appareil destiné à augmenter ou à assurer de manière automatique la ventilation des poumons du patient lorsqu’il est relié aux voies aériennes du patient
Évaluation de l’aptitude à l’utilisation
L’aptitude à l’utilisation du ventilateur, par l’utilisateur prévu, doit être vérifiée pour les points suivants :
- Réglage des paramètres réglables par l’opérateur :
- Réglage des limites d’alarme;
- Désactivation des signaux d’alarme;
- Basculement d’un mode de ventilation à l’autre et d’un type de respiration à l’autre;
- Réglage des paramètres de contrôle de la ventilation;
- Observation des paramètres de ventilation surveillés;
- Configuration du vbs, y compris la connexion des pièces détachables du vbs au ventilateur;
- Branchement et débranchement de l’orifice de raccordement côté patient du vbs à l’interface du patient;
- Démarrage du ventilateur après mise hors tension;
- Mise hors tension du ventilateur et
- Réalisation des vérifications fonctionnelles basiques avant utilisation du ventilateur – y compris du système d’alarme.
- Éléments relatifs à la ventilation :
- Note aux fins de la présente norme, les fonctions suivantes sont considérées comme des fonctions principales de service, même si elles ne sont pas effectuées sur l’interface opérateur-appareil du ventilateur.
- Humidification/traitement des gaz délivrés par le vbs;
- Ajout de médicament au gaz insufflé au patient;
- Aspiration des voies aériennes du patient;
- Radiographie du patient;
- Apport de moyens alternatifs de ventilation avec un insufflateur manuel et
- Positionnement du patient.
Au besoin :
- Démarrage de la ventilation depuis la veille;
- Mise en veille;
- Activation de manœuvres permettant d’évaluer le fonctionnement du poumon et/ou l’efficacité des réglages du ventilateur;
- Activation d’une fonction d’aspiration en circuit fermé;
- Observation des concentrations de gaz respiratoire.
Annexes
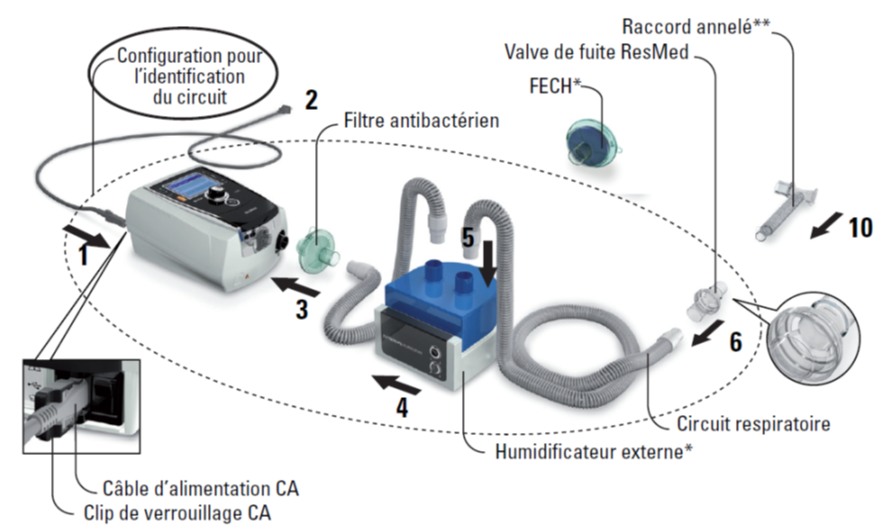
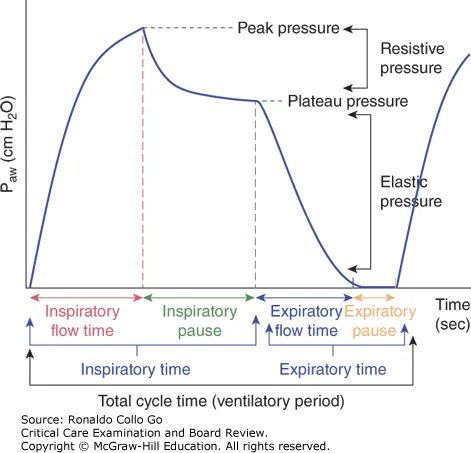
Schéma de principe
Cycle ventilatoire
source : industrie-techno
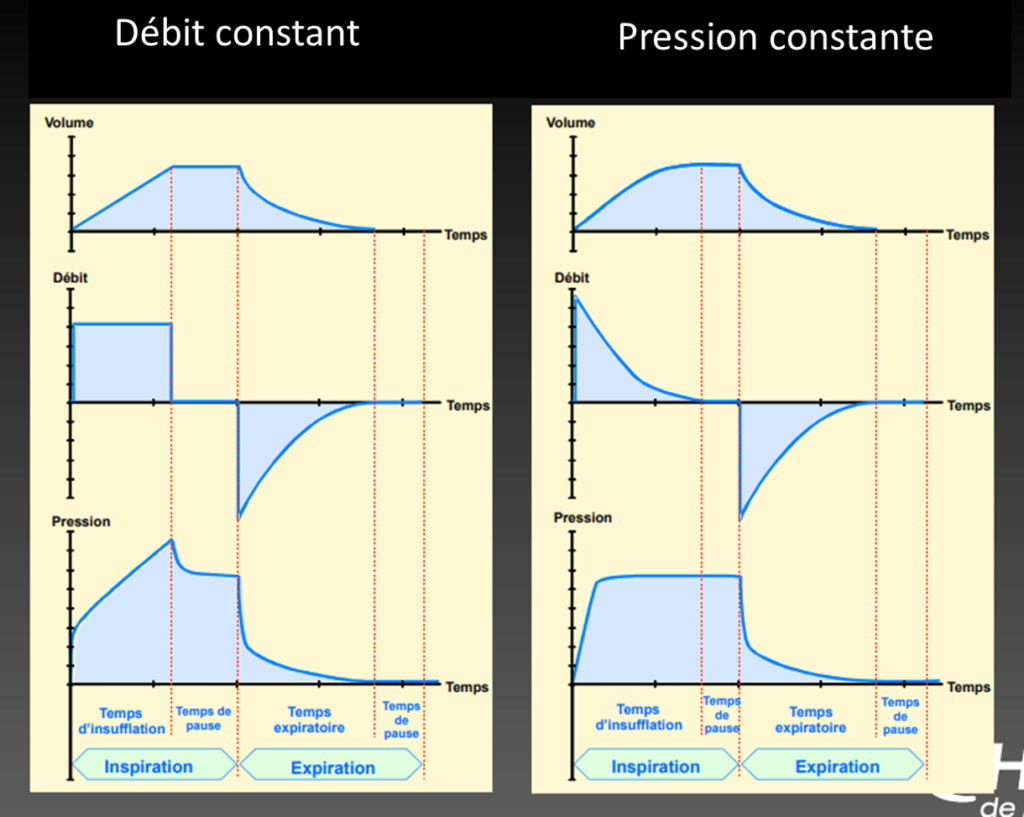
Courbes à débit constant et volume constant
source : CHU liège